Ból pleców w okolicy lędźwiowej jest znany każdemu. Według statystyk to ona jest przyczyną 25% wszystkich wniosków o opiekę medyczną. Jego pojawienie się może wywołać wiele różnych czynników, od banalnego zmęczenia po dość poważne choroby. Dlatego nie należy ignorować problemu, zwłaszcza jeśli dyskomfort pojawia się regularnie, a tym bardziej z czasem. W takich sytuacjach należy jak najszybciej skontaktować się z terapeutą lub udać się bezpośrednio do neurologa i poddać się kompleksowemu badaniu. Umożliwi to zdiagnozowanie choroby we wczesnych stadiach rozwoju i podjęcie w odpowiednim czasie działań w celu zatrzymania jej postępu. Ale jeśli w przeddzień wystąpienia bólu nastąpił uraz lub nieudany upadek, należy natychmiast zapisać się na konsultację do traumatologa lub chirurga kręgosłupa.
Umożliwi to zdiagnozowanie choroby we wczesnych stadiach rozwoju i podjęcie w odpowiednim czasie działań w celu zatrzymania jej postępu. Ale jeśli w przeddzień wystąpienia bólu nastąpił uraz lub nieudany upadek, należy natychmiast zapisać się na konsultację do traumatologa lub chirurga kręgosłupa.
Cechy bólu krzyża i towarzyszące objawy
Ból pleców może mieć różny charakter i nasilenie. Mogą być silne, strzelać, jęczeć, ciągnąć itp. Mogą nasilać się podczas wysiłku fizycznego, siedzenia lub stania przez długi czas i przechodzić w spoczynku lub nie. To wszystko są ważne czynniki diagnostyczne, które pozwalają lekarzowi postawić właściwą diagnozę i znaleźć prawdziwą przyczynę stanu pacjenta.
Zasadnicze znaczenie w postawieniu diagnozy ma to, czy ból promieniuje na biodro, pośladek, kolano, stopę, a jeśli tak, to gdzie i jak. Ważnym punktem jest również obecność ograniczeń w ruchomości kręgosłupa, czy pacjent może swobodnie wykonywać zgięcia, skręcać ciała, czy zakres ruchu jest ograniczony.
Ból kręgosłupa to lumbodynia. Jeśli rozprzestrzenia się na nogi, nazywa się lumboischialgia.
Ostre bóle to te, które utrzymują się krócej niż 3 miesiące; w przeciwnym razie mówią o bólu przewlekłym. W tym drugim przypadku choroba często przebiega z okresami zaostrzeń i remisji.
Ból krzyża rzadko występuje w izolacji. W większości przypadków występuje dodatkowo zespół innych zaburzeń, które sami pacjenci rzadko kojarzą się ze sobą. Często ból pleców łączy się z:
- uczucie pełzania w plecach i / lub nogach, drętwienie;
- osłabienie mięśni;
- ból bioder, stawów kolanowych;
- zaburzenia narządów miednicy (nieregularne miesiączki, problemy z potencją, utrata kontroli nad oddawaniem moczu, wypróżnianie);
- porażenie nóg.
Podobne objawy wskazują na patologię kręgosłupa. Ale ponieważ nie tylko mogą wywoływać pojawienie się bólu pleców, istnieje inna grupa objawów, które mogą towarzyszyć bólom krzyża i wskazywać na patologię narządów wewnętrznych lub raka. Dlatego musisz szczególnie uważać na swój stan, gdy się pojawi:
Ale ponieważ nie tylko mogą wywoływać pojawienie się bólu pleców, istnieje inna grupa objawów, które mogą towarzyszyć bólom krzyża i wskazywać na patologię narządów wewnętrznych lub raka. Dlatego musisz szczególnie uważać na swój stan, gdy się pojawi:
- szybka i niepotrzebna utrata wagi;
- skaleczenia i bóle w pachwinie, kroczu;
- zwiększone oddawanie moczu, ból;
- wzrost temperatury ciała, dreszcze;
- zmiany koloru skóry w okolicy epicentrum bólu;
- nieregularne miesiączki, nietypowe wydzieliny.
Jeśli ból w dole pleców jest związany z jednym lub kilkoma z powyższych objawów, należy natychmiast zgłosić się do lekarza. Gdy objawy pojawiają się z pierwszej grupy, wymagana jest konsultacja z neurologiem, z drugiej potrzebna jest pomoc urologa, ginekologa, endokrynologa lub innych wąskich specjalistów. Terapeuta pomoże Ci dokładnie zrozumieć, z którym lekarzem się skontaktować.
Przyczyny wystąpienia
Wszystkie przyczyny bólu pleców w odcinku lędźwiowym można podzielić na 2 grupy: choroby kręgosłupa oraz patologie narządów wewnętrznych, w szczególności choroby ginekologiczne, patologie nerek, narządy przewodu pokarmowego, zaburzenia endokrynologiczne. Ale nadal najczęściej są one konsekwencją rozwoju zmian w kręgosłupie i otaczających je mięśniach. Najczęstsze przyczyny bólu pleców to:
- osteochondroza;
- spondyloza;
- choroby zapalne kręgosłupa; zespół
- mięśniowo-powięziowy;
- zesztywniające zapalenie stawów kręgosłupa;
- skolioza;
- urazy.
Jednak ból krzyża może być również wynikiem przepracowania lub pewnych zmian fizjologicznych. W takich sytuacjach nie wymagają specjalnego traktowania, a jedynie zmniejszenia aktywności fizycznej i bardziej oszczędnego trybu dnia.
Osteochondroza i przepukliny międzykręgowe
Osteochondroza to najczęstsza choroba kręgosłupa. Jej rozwój często wiąże się z nieuniknionymi zmianami związanymi z wiekiem, gdyż prawie każda starsza osoba ma jej objawy w mniejszym lub większym stopniu.
Osteochondroza to cena, jaką ludzkość płaci za umiejętność prostego chodzenia. Charakteryzuje się stopniowym niszczeniem krążków międzykręgowych, ich ścieńczeniem, spadkiem elastyczności i jędrności. W rezultacie przestają radzić sobie ze stresem i mogą się wybrzuszać. W ten sposób powstają przepukliny międzykręgowe.
Najczęściej osteochondroza dotyczy krążków międzykręgowych odcinka lędźwiowego kręgosłupa. Gdy wystają do kanału kręgowego lub otworów perforacyjnych, nerwy są prawie nieuchronnie upośledzone, co prowadzi do pojawienia się ostrego bólu w dolnej części pleców i ich napromieniowania nóg i pośladków.
Spondyloza
Spondyloza jest powikłaniem zaawansowanej osteochondrozy, w której krążki międzykręgowe są prawie całkowicie zniszczone, aw wyniku zachodzących procesów zwyrodnieniowych i wzrostu obciążenia kręgosłupa na krawędziach kręgów powstają wypukłości kostne zwane osteofitami.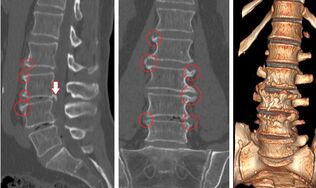 Dlatego istnieje wysokie ryzyko ucisku i uszkodzenia pobliskich nerwów. Powoduje to silny ból, który może promieniować do nóg.
Dlatego istnieje wysokie ryzyko ucisku i uszkodzenia pobliskich nerwów. Powoduje to silny ból, który może promieniować do nóg.
Choroby zapalne kręgosłupa
Najczęściej choroby zapalne kręgosłupa występują u młodych ludzi, głównie u mężczyzn. Powodują silne bóle, które przeszkadzają nawet w nocy, co jest ich specyficzną różnicą. W miarę postępu, przy braku szybkiego leczenia, ból staje się bardziej intensywny i częściej dokucza osobie.
Nierzadko zdarza się, że pacjenci szukają pomocy medycznej kilka lat po pojawieniu się pierwszych objawów. W wyniku tak długiego przebiegu procesu zapalnego w kręgosłupie mogą wystąpić nieodwracalne zmiany, które ostatecznie mogą doprowadzić do unieruchomienia i niepełnosprawności.
Czasami, oprócz bólu krzyża, pojawia się dyskomfort w stawach nóg i ramion. W takich przypadkach przyczyną dyskomfortu może być zapalenie stawów, zapalenie kości i szpiku.
Zespół mięśniowo-powięziowy
Zespół mięśniowo-powięziowy jest częstą patologią, w której ból pojawia się po dłuższym przebywaniu w niewygodnej pozycji lub po wysiłku fizycznym. Nieco częściej zespół mięśniowo-powięziowy występuje u kobiet. Dzięki niemu ból pleców pojawia się po nieostrożnym ruchu lub wysiłku fizycznym. Jego charakterystyczną cechą jest obecność tzw. Punktów spustowych na mięśniach spazmatycznych w okolicy lędźwiowej i pośladków, których ucisk prowadzi do nagłego ataku bólu. Zespół mięśniowo-powięziowy znacząco obniża jakość życia człowieka, ale nie stanowi poważnego zagrożenia.
Choroba Bechterewa
Zesztywniające zapalenie stawów kręgosłupa lub zesztywniające zapalenie stawów kręgosłupa jest przewlekłą chorobą stawów, w której występuje głównie staw krzyżowo-biodrowy, stawy kręgosłupa i otaczające tkanki miękkie. W przypadku tej choroby ludzie obawiają się bólu dolnej części pleców i kości krzyżowej oraz sztywności ruchów, ale objawy zwykle ustępują bez śladu po południu i w nocy.
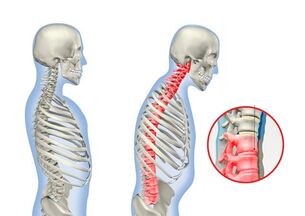
Dodatkowo aktywność fizyczna wpływa korzystnie na samopoczucie pacjenta i przyczynia się do eliminacji zespołu bólowego. Dość specyficznym objawem zesztywniającego zapalenia stawów kręgosłupa jest przygarbienie, łukowata skrzywienie kręgosłupa i postępujące ograniczenie ruchomości.
Skolioza
Skolioza to boczne skrzywienie kręgosłupa. Może mieć różny stopień nasilenia, co bezpośrednio wpływa na nasilenie bólu pleców i inne objawy. Ponieważ deformacja kręgosłupa prowadzi do przemieszczenia wszystkich struktur anatomicznych, nerwy są często uciskane, co powoduje silny ból. Ponadto mogą występować inne objawy neurologiczne, w tym uczucie drętwienia i niedowład.
Złamania kompresyjne
U osób starszych z osteoporozą i urazami ból dolnej części pleców może być wynikiem niewykrytego złamania kompresyjnego kręgosłupa. W efekcie kręgi są spłaszczone i zajmują nienormalną pozycję, co prowadzi do nieprawidłowego rozłożenia obciążenia na kręgosłup, procesów zwyrodnieniowych w krążkach międzykręgowych i pojawienia się bólu.
Fizjologiczne przyczyny bólu krzyża
Wykonywanie ciężkiej pracy fizycznej, intensywny trening sportowy powoduje zwiększone obciążenie mięśni, w wyniku czego gromadzi się w nich kwas mlekowy, co wywołuje ból. Ból pleców nie jest niczym niezwykłym w przypadku długotrwałego noszenia niewygodnych butów, zwłaszcza na obcasach.
Ponadto podczas ciąży często obserwuje się ból krzyża. W takich sytuacjach są one spowodowane przesunięciem środka ciężkości i zwiększonym obciążeniem kręgosłupa.
Diagnostyka
W celu ustalenia przyczyn bólu pleców w okolicy lędźwiowej zaleca się konsultację z neurologiem. Początkowo możesz uzyskać konsultację od terapeuty, ale najprawdopodobniej lekarz nadal skieruje pacjenta do neurologa.
Na wizycie specjalista przeprowadzi dokładne badanie pacjenta, dowie się, co go niepokoi, jaki styl życia prowadzi itp. Ponadto wymagane jest badanie, podczas którego lekarz oceni nasilenie odruchów, przeprowadzi badania neurologiczne i oceni mobilność pacjenta. Na podstawie uzyskanych wyników lekarz może postawić wstępną diagnozę i zrozumieć, jakie naruszenia doprowadziły do wystąpienia bólu pleców i dolnej części pleców.
Aby potwierdzić istniejące założenia, określić dokładne przyczyny bólu, przeprowadza się kompleksowe badanie pacjenta, które może obejmować:
- ogólne i biochemiczne badania krwi - z ich pomocą wykrywane są zmiany we krwi, wskazujące na procesy zapalne w organizmie, obecność infekcji lub guza;
- ogólne badanie moczu - służy do różnicowania chorób nerek jako przyczyny bólu w okolicy lędźwiowej;
- RTG - pokazuje obecność zmian w strukturach kostnych kręgosłupa, oznaki złamań, daje informacje o gęstości kości oraz pozwala na zdiagnozowanie głównych schorzeń kręgosłupa, a także osteoporozy (wykrycie patologii kręgosłupa jest powodem do dokładniejszego badania za pomocą TK lub MR);
- CT to nowoczesna metoda diagnostyki radiacyjnej, która pozwala bardzo wyraźnie uwidocznić wszystkie struktury kostne i wykryć najmniejsze odchylenia od normy;
- MRI - dostarcza kompleksowych informacji o stanie tkanek miękkich i chrząstek, w tym krążków międzykręgowych, za pomocą MRI można zdiagnozować przepukliny międzykręgowe dowolnej wielkości, zmiany w naczyniach krwionośnych, guzy.
Leczenie bólu krzyża
Leczenie bólu pleców dobierane jest ściśle indywidualnie. Jednocześnie jest zawsze złożony i obejmuje leczenie objawowe, zmianę stylu życia oraz leczenie mające na celu wyeliminowanie odkrytych przyczyn bólu krzyża. Dlatego jeśli pierwsze 2 składniki terapii są zwykle uniwersalne i są przepisywane wszystkim pacjentom, wówczas terapia etiotropowa jest opracowywana ściśle indywidualnie, biorąc pod uwagę istniejącą chorobę.
W większości przypadków pacjentom początkowo oferuje się leczenie zachowawcze, którego głównym elementem jest farmakoterapia. W trudniejszych przypadkach dodatkowo zaleca się przeprowadzenie kursu zabiegów fizjoterapeutycznych, terapii manualnej oraz terapii ruchowej.
Jednak w każdym przypadku wszyscy pacjenci z bólem krzyża powinni:
- Porzuć podnoszenie ciężkich przedmiotów i wyczerpujące sporty;
- w celu zmniejszenia masy ciała w przypadku otyłości;
- rób regularne przerwy na rozgrzewkę, jeśli osoba jest zmuszona siedzieć przez długi czas;
- zwiększają poziom aktywności fizycznej, ale unikaj przemęczenia i ciężkiej pracy (codzienne spacery, poranne ćwiczenia, wykonywanie specjalnego kompleksu gimnastycznego, pływanie);
- używaj bandaża podtrzymującego, który odciąży dolną część pleców i tym samym zapewni dogodne warunki do szybkiego powrotu do zdrowia kręgosłupa.
W zależności od źródła bólu pacjentom można zalecić pozostanie w łóżku przez kilka dni lub wręcz przeciwnie, zwiększenie poziomu aktywności fizycznej, ale w rozsądnych granicach. Na przykład ból spowodowany uciskiem nerwu wymaga kilku dni odpoczynku. W przypadku innych chorób umiarkowana aktywność fizyczna jest jednym z obowiązkowych elementów terapii. Pomaga zwiększyć skuteczność leczenia farmakologicznego, zmniejszyć ryzyko powikłań i zapobiegać niepełnosprawności.
Niestety, leczenie zachowawcze nie zawsze może być stosowane w leczeniu bólu krzyża. W niektórych przypadkach okazuje się nieskuteczny i nie daje żadnych efektów nawet po kilku miesiącach niezachwianego przestrzegania zaleceń lekarskich. W innych sytuacjach wyniki badań wskazują na obecność patologii, której nie można już wyeliminować żadnymi metodami niechirurgicznymi. W takich sytuacjach pacjenci powinni skonsultować się z neurochirurgiem i przeprowadzić odpowiednią interwencję chirurgiczną w celu przywrócenia normalnej anatomii kręgosłupa.
Terapia lekowa
Aby poprawić stan pacjenta i szybko złagodzić ból, zaleca się:
- NLPZ w postaci tabletek, zastrzyków i preparatów miejscowych - mają właściwości przeciwbólowe i przeciwzapalne;
- kortykosteroidy - podawane w krótkich cyklach w celu opanowania ciężkiego zapalenia;
- leki zwiotczające mięśnie - niezbędne w celu złagodzenia skurczu mięśni, który często jest odruchową reakcją organizmu na ból i nasila go;
- Witaminy z grupy B - poprawiają przewodnictwo nerwowe normalizując odżywienie włókien nerwowych i zwiększając szybkość transmisji impulsów nerwowych.
W przypadku silnego bólu, którego nie można tolerować, można wykonać blokady. Zabieg polega na wstrzyknięciu środka znieczulającego bezpośrednio w obszar bólu lub przejścia włókien nerwowych. Dzięki temu można na chwilę całkowicie ustąpić zespołowi bólowemu i poprawić samopoczucie pacjenta.
Ale blokada ma tylko efekt tymczasowy, a jej realizacja jest możliwa tylko w placówce medycznej, ponieważ najczęściej wymagane jest wstrzyknięcie leku w miejsca znajdujące się w bezpośrednim sąsiedztwie kręgosłupa, w których przechodzi masa nerwów. Dlatego niepiśmienne wykonanie zabiegu może skutkować poważnymi, a czasem śmiertelnymi konsekwencjami.
Oprócz leków wymienionych powyżej przepisywany jest również zestaw innych leków, które pomagają wyeliminować chorobę podstawową, która spowodowała zespół bólowy. Dlatego pacjentom można również przepisać antybiotyki, chondroprotektory, immunomodulatory i leki z innych grup.
Fizjoterapia
Zabiegi fizjoterapeutyczne są często przepisywane pacjentom z chorobami kręgosłupa. Dzięki odpowiednio dobranej metodzie oddziaływania fizycznego oraz częstotliwości wykonywania zabiegów można osiągnąć wyraźny efekt przeciwzapalny, przeciwbólowy, a także poprawić mikrokrążenie, przyspieszyć likwidację miejscowych obrzęków, skurczów mięśni itp. Fizjoterapia znacząco zwiększa skuteczność innych metod leczenia, ale stosowana jest głównie dopiero po wyeliminowaniu ostrychproces.
Najczęściej pacjentom przepisuje się:
elektroforeza- ;
- UHF;
- terapia ultradźwiękowa;
- magnetoterapia;
- refleksologia;
- prądy diadynamiczne itp.
Z reguły przebieg procedur obejmuje 8-10 sesji, które przeprowadzane są z określoną częstotliwością.
Terapia manualna
Przy osteochondrozie, skoliozie i wielu innych schorzeniach sesje terapii manualnej mogą mieć naprawdę niesamowity wpływ na stan kręgosłupa. Ale tylko wykwalifikowany kręgarz może kompetentnie przeprowadzić sesję terapii manualnej i przynieść korzyść pacjentowi, a nie zaszkodzić.
Zastosowanie specjalnych technik oddziaływania manualnego pozwala osiągnąć nie tylko poprawę mikrokrążenia, rozluźnienie nadmiernie napiętych i zbyt rozluźnionych mięśni, ale także zwiększenie odległości między kręgami, a także normalizację ich położenia. Wykwalifikowany kręgarz jest w stanie znaleźć miejsce ucisku nerwu i zmniejszyć nacisk struktur anatomicznych na nim.
Dosłownie po pierwszej sesji większość pacjentów zauważa poprawę samopoczucia i znaczne zmniejszenie nasilenia zespołu bólowego, aż do całkowitego wyeliminowania. Aby jednak utrwalić uzyskane wyniki, zaleca się przejście pełnego kursu terapii manualnej, aw przyszłości podjęcie kursów wspomagających.
terapia ruchowa
Fizjoterapia pomaga organizmowi radzić sobie ze stresem. Dla każdej choroby został opracowany specjalny zestaw ćwiczeń, których regularna realizacja pozwala rozwiązać najważniejsze zadania w aktualnej sytuacji. Tak więc za pomocą odpowiednio dobranego zestawu ćwiczeń fizjoterapeutycznych można przywrócić mięśnie do normalnego napięcia i wzmocnić je. Dzięki temu kręgosłup będzie miał mniejszy stres, co stanie się skutecznym zapobieganiem postępowi choroby i stworzy korzystne warunki do jej powrotu do zdrowia.
Terapia ruchowa pomaga również poprawić krążenie krwi w dotkniętym obszarze, co przyspiesza przebieg procesów zapalnych i najprawdopodobniej prowadzi do całkowitego wyzdrowienia. Odpowiednie ćwiczenia fizyczne w wielu stanach mogą pomóc zmniejszyć ból krzyża i zmniejszyć częstotliwość jego występowania.
Program szkolenia opracowywany jest indywidualnie dla każdego pacjenta. Uwzględnia to nie tylko rodzaj wykrytej patologii i stopień jej nasilenia, ale także obecność chorób współistniejących, poziom sprawności fizycznej pacjenta, jego wiek i inne czynniki. Tylko specjalista jest w stanie prawidłowo dobrać najbardziej efektywny i bezpieczny zestaw ćwiczeń.
To pod jego nadzorem odbywają się pierwsze zajęcia. W ich trakcie pacjent uczy się prawidłowego wykonywania każdego proponowanego ćwiczenia tak, aby było ono korzystne. Stopniowo obciążenie jest zwiększane, doprowadzając je do optymalnego poziomu. Nie zaleca się jednak samodzielnego zwiększania liczby powtórzeń ćwiczeń ani ich komplikowania. Wszelkie zmiany w programie fizjoterapii wprowadza tylko specjalista.
Pacjent musi tylko ściśle przestrzegać jego zaleceń i codziennie ćwiczyć w komfortowych warunkach. Wszystkie ćwiczenia wykonywane są w wolnym tempie. Wszelkie nagłe ruchy są niedozwolone. Ale jeśli podczas lekcji pojawi się ból, ćwiczenie należy natychmiast przerwać i jak najszybciej skonsultować się z lekarzem.
Chirurgia bólu pleców
Najczęściej pomoc chirurga kręgosłupa jest potrzebna w przypadku przepuklin międzykręgowych, których powstanie doprowadziło do naruszenia korzenia kręgosłupa i rozwoju bólu korzeniowego. Jeśli występ już się uformował, nie można zmusić go do cofnięcia w nowoczesny nieinwazyjny sposób. Jedynym sposobem na jego wyeliminowanie i jednocześnie pozbycie się bólu krzyża jest chirurgiczne usunięcie przepukliny międzykręgowej.
Istnieje kilka rodzajów operacji stosowanych w przypadku przepuklin międzykręgowych. Konkretna taktyka interwencji chirurgicznej jest określana na podstawie rodzaju, lokalizacji i wielkości przepukliny:
- Nukleoplastyka i hydroplastyka to metody chirurgii przezskórnej, które pozwalają na usunięcie części jądra miażdżystego poprzez nakłucie kilkunastocentymetrowych tkanek i zmniejszenie wielkości przepukliny.
- Mikrodiscektomia to radykalny sposób rozwiązania problemu przepukliny międzykręgowej polegający na usunięciu jej lub całego krążka poprzez nacięcie o długości do 3 cm, ale w odróżnieniu od innych metod pozwala na usunięcie przepukliny dowolnej wielkości, niezależnie od jej umiejscowienia w kanale kręgowym i uwolnienieuszczypnięty nerw nawet w najtrudniejszej części kręgosłupa.
- Chirurgia endoskopowa - polega na usunięciu przepukliny krążka międzykręgowego poprzez nakłucie o średnicy do 1 cm przy użyciu specjalnego sprzętu z kamerą wideo. Może być stosowany do resekcji przepuklin dowolnej wielkości, ale technika ta nie może być stosowana do usuwania nowotworów w miejscach trudnych anatomicznie.
Ponadto przy skoliozie potrzebna jest pomoc chirurga kręgosłupa. W tym przypadku wszystkie siły są skierowane w celu przywrócenia normalnej osi kręgosłupa. Wcześniej wymagało to wykonania dużego nacięcia obejmującego praktycznie całe plecy. Ale dziś możliwe jest korygowanie deformacji kręgosłupa w sposób minimalnie inwazyjny poprzez miniaturowe nacięcia.
Różne typy konstrukcji metalowych są używane do przywracania normalnej osi kręgosłupa, ale ich istota jest w przybliżeniu taka sama. Konstrukcja mocowana jest do kręgów za pomocą specjalnych śrub i korygując jej napięcie w różnych punktach możliwe jest przywrócenie przemieszczonych kręgów na ich miejsce i zamocowanie ich we właściwej pozycji. Nowoczesne rodzaje konstrukcji metalowych pozwalają z czasem poprawić początkowy wynik operacji bez ponownej ingerencji w organizm. Osiąga się to poprzez skorygowanie położenia zainstalowanej konstrukcji za pomocą specjalnych śrub.
Interwencji chirurgicznej nie można uniknąć w przypadku złamań kręgosłupa. W takich sytuacjach można pozbyć się bólu pleców i dolnej części pleców jedynie przywracając normalny kształt, wielkość i położenie kręgów. Ostatnio w tym celu wykonywano kyfoplastykę i wertebroplastykę. Istota obu operacji sprowadza się do tego, że poprzez cienką igłę punkcyjną do zniszczonego w wyniku urazu kręgu wstrzykuje się specjalny cement kostny. 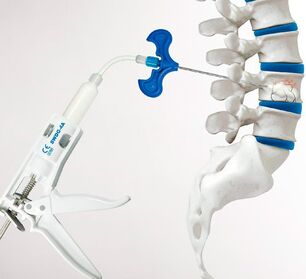 Wypełnia całą wolną przestrzeń i twardnieje po 10 minutach. Ale w ciężkich złamaniach kompresyjnych preferowana jest kyfoplastyka, ponieważ może również przywrócić normalny kształt kręgu, co zapewni w przyszłości prawidłowe rozłożenie obciążenia kręgosłupa i zmniejszy ryzyko powikłań. Operacja ta polega na wstępnym wprowadzeniu specjalnego balonu do zniszczonego kręgu, który jest stopniowo nadmuchiwany, przywracając kręgowi pierwotny wygląd. Następnie balon jest opuszczany i wyjmowany, a uformowana wnęka jest wypełniana cementem kostnym.
Wypełnia całą wolną przestrzeń i twardnieje po 10 minutach. Ale w ciężkich złamaniach kompresyjnych preferowana jest kyfoplastyka, ponieważ może również przywrócić normalny kształt kręgu, co zapewni w przyszłości prawidłowe rozłożenie obciążenia kręgosłupa i zmniejszy ryzyko powikłań. Operacja ta polega na wstępnym wprowadzeniu specjalnego balonu do zniszczonego kręgu, który jest stopniowo nadmuchiwany, przywracając kręgowi pierwotny wygląd. Następnie balon jest opuszczany i wyjmowany, a uformowana wnęka jest wypełniana cementem kostnym.
Tak więc ból pleców może być wynikiem zmian fizjologicznych, zwykłego zmęczenia mięśni lub objawem poważnych patologii kręgosłupa lub narządów wewnętrznych. Dlatego jeśli występują regularnie, a zwłaszcza na tle działania tych samych czynników, nie wahaj się i ignoruj problem. Skontaktuj się z wykwalifikowanymi specjalistami, aby zabieg był jak najszybszy i łatwy. A jeśli choroby nie uda się rozpoznać we wczesnych stadiach rozwoju, to nowoczesny poziom neurochirurgii umożliwi jej chirurgiczne wyeliminowanie przy minimalnym ryzyku powikłań.



































